Возможности в решении вопросов гестоза: профилактические мероприятия.
Возможности в решении вопросов гестоза: профилактические мероприятия.
Несмотря на многолетние и многочисленные исследования, в проблеме гестоза остается много белых пятен. С точки зрения этиологии, безусловно, гестоз является мультифакториальным заболеванием (осложнением) беременности. По клинической характеристике, гестоз — это синдром, проявляющийся основной триадой симптомов (отеки, протеинурия, гипертензия), а также многими другими симптомами, являющимися следствием нарушения кровообращения в различных системах и органах. Ключевым моментом патогенеза гестоза является эндотелиальная дисфункция, в основе развития которой может быть несколько причин. Это может быть иммунная дезадаптация (в том числе опосредованная генетической предрасположенностью), приводящая к неполной инвазии трофобласта с последующей ишемией плаценты. Другой механизм развития эндотелиальной дисфункции может быть обусловлен системной воспалительной реакцией, вовлечением в процесс оксидативного стресса и/или нарушением метаболизма свободных жирных кислот. И, наконец, отдельной причиной развития гестоза может быть существовавшая ранее, до беременности, эндотелиальная дисфункция у пациентки вследствие имеющейся (возможно, еще не выявленной) соматической патологии [23, 16].
Для клинициста акушера-гинеколога очень важно представлять механизм развития гестоза, поскольку только точные знания его патогенеза могут способствовать эффективной профилактике развития и прогрессирования заболевания и самым главным должно быть понимание того, какая причина лежала в основе развития гестоза. Любая форма гестоза может быть очень коварной, быстро прогрессировать и даже при отсутствии выраженности одного из симптомов приводить к развитию осложнений, угрожающих жизни матери и плода. Поэтому диагноз гестоза должен стоять на первом месте при наличии его симптомов, а сопутствующие заболевания — дополнять общую картину гестоза. Кроме того, диагноз гестоза необходим и правомочен, если имеются в наличии хотя бы два из основных симптомов этого осложнения беременности.
В последнее десятилетие на Украине предпринимались попытки пересмотреть классификацию гестоза. В первую очередь это было связано с желанием привести нозологические формы гестоза к общему знаменателю с таковыми в англоязычных странах[3, 19].
С акушерской точки зрения, гипертензия в первую очередь является одним из триады симптомов гестоза. По многочисленным клиническим данным, представленным различными авторами, в Украине практически не встречается моносимптомная артериальная гипертензия при беременности[2, 6]. Как правило, помимо повышенного АД, у беременных наблюдаются отеки в той или иной степени выраженности (минимально — повышенная прибавка массы тела) и/или протеинурия. В современной классификации МКБ х созыва, гестоз на фоне экстрагенитальной патологии считается сочетанным, а при впервые появившихся симптомах — чистым.
В настоящее время является общепринятым, что наличие отеков в качестве единственного симптома, как правило, не является гестозом. Последняя классификация гестоза практически удовлетворяет современным представлениям о данной нозологии, еще раз хочется подчеркнуть, что гестоз — это системный патологический процесс, характеризующийся нарушением кровообращения во всех системах и органах, а не только в сердечно-сосудистой системе [3, 6, 15].
Классификация гестоза, 2005 [11, 17].
По клинической форме:
- Чистый — развивается у соматически не отягощенных пациенток
- Сочетанный — возникает на фоне артериальной гипертензии, заболеваний почек, печени, нейроэндокринной системы и др.
- Неклассифицированный — отсутствие достаточной информации для диагноза.
По степени тяжести:
- Легкий — длительность течения 1–2 недели.Требует лечения.
- Средней тяжести — длительность течения 3–4 недели. Необходимо лечение и решение вопроса о возможности пролонгирования беременности.
- Тяжелый (прогрессирующий) — длительность течения более 4 недель. Требует быстрого и бережного родоразрешения.
- Преэклампсия(наличие неврологической симптоматики) — критическое состояние, требующее проведения неотложных мероприятий с немедленной госпитализацией и родоразрешением.
- Эклампсия: судорожная (анурия, гепатопатия, эцефалопатия) и бессудорожная (эклампсическая кома). Требует реанимационных мероприятий, немедленной госпитализации, родоразрешения.
Параметры, предложенные для оценки степени тяжести гестоза, представлены в таблице 1.
Таблица 1.
Определение степени тяжести гестоза в модификации Г. М. Савельевой и Goek [2, 20].
| Симптомы | Баллы | |||
| 0 | 1 | 2 | 3 | |
| Отеки | Нет | На голенях или патологическая прибавка в весе | На голенях и передней брюшной стенке | Генерализованные |
| Протеинурия (г/л) | Нет | От 0,033 до 0,132 | От 0,132 до 1,0 | 1,0 и более |
| Систолическое АД (mm Hg ) | Ниже 130 | От 130 до 150 | От 150 до 170 | 170 и выше |
| Диастолическое АД (mm Hg ) | До 85 | От 85 до 90 | От 90 до 110 | 110 и выше |
| Срок беременности, при котором впервые диагностирован гестоз | Нет | 36–40 недель | 30–35 недель | 24–30 недель |
| Гипотрофия плода | Нет | Нет | Отставание в развитии на 1–2 недели | Отставание в развитии на 3 недели и более |
| Фоновые заболевания | Нет | Проявление заболевания до беременности | Проявление заболевания во время беременности | Проявление заболевания до и во время беременности |
| Индекс гестоза: до 7 баллов — легкий гестоз; 8–11 баллов — гестоз средней тяжести; 12 и более — тяжелый гестоз | ||||
Для действенной профилактики гестоза необходим целый комплекс профилактических мер, в основе которых лежит защита эндотелиальной выстилки сосудов от повреждения. Объем профилактической терапии зависит от степени риска развития гестоза.
Первым этапом профилактики является выявление групп риска развития гестоза [5, 13]. (рис. 1).
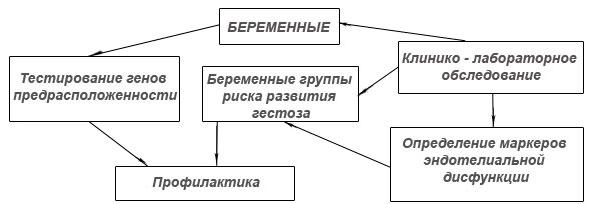
Рис. 1. Алгоритм выявления беременных группы риска развития гестоза
На сегодняшний день определены факторы риска развития гестоза, которые могут быть оценены при сборе анамнеза и первичном обследовании беременной[1,4,9,11,14,22].
Известные факторы риска развития гестоза:
- Наличие гестоза при предыдущей беременности.
- Наличие гестоза у предыдущей жены партнера.
- Наличие гестоза у мамы партнера.
- Наличие гестоза у мамы или сестры беременной.
- Вторая беременность от другого партнера.
- Использование парой в качестве методов контрацепции презервативов.
- Использование донорских ооцитов и спермы.
- Суррогатное материнство.
- Экстрагенитальная патология (сахарный диабет, ожирение, артериальная гипертензия различного генеза, заболевания почек, заболевания сосудов, аутоиммунные заболевания).
- Юный возраст и старше 35 лет.
- Наличие антифосфолипидных антител.
- Многоплодная беременность.
- Крупный плод.
- Наличие очагов инфекции.
- Наследственные тромбофилии.
- Приобретенные нарушения гемостаза.
Дополнительные факторы риска могут быть выявлены при исследовании генов предрасположенности к гестозу (а именно — к иммунной дезадаптации, нарушению цитокинового профиля, наследственной тромбофилии, эндотелиальной дисфункции). При клинико-лабораторном обследовании особенно важна роль показателей системы гемостаза, поскольку доказана высокая прямая корреляционная связь между ними и маркерами эндотелиальной дисфункции. Определение многих маркеров эндотелиальной дисфункции является трудоемким и дорогостоящим, однако некоторые из них, в первую очередь количество десквамированных эндотелиоцитов и фактор Виллебранда, вполне доступны для производства в большинстве стационаров. К группе высокого риска развития гестоза, требующей проведения полного комплекса профилактических мероприятий, относятся пациентки с наличием:
- тяжелого гестоза в анамнезе;
- соматической патологии, подразумевающей наличие эндотелиальной дисфункции;
- двух и более генов предрасположенности к гестозу с неблагоприятным полиморфным вариантом;
- патологических изменений при клинико-лабораторном исследовании;
- клиникой прегестоза.
Под полным комплексом профилактики гестоза подразумевается:
- Профилактика/коррекция гипергомоцистеинемии;
- Гормональная поддержка процесса плацентации;
- Антиоксидантная терапия;
- Дезагрегантная терапия;
- Профилактика/коррекция эндотелиальной дисфункции;
- Коррекция имеющейся сочетанной патологии.
Профилактика должна начинаться с предгравидарной подготовки и продолжаться курсами указанных медикаментозных воздействий на все звенья патогенеза гестоза в течение всей беременности.
- Профилактика/коррекция гипергомоцистеинемии.
что биохимические превращения метионина и гомоцистеина происходят в присутствии витаминов группы В и фолиевой кислоты. Эффективность комплексного применения витаминов группы В зависит от их рационального количественного соотношения в препарате, что обеспечивает синергизм их действия. При сочетанном применении витаминов В и фолиевой кислоты возникает выраженный синергический эффект, обеспечивающий естественный (безопасный) метаболизм гомоцистеина посредством его обратного превращения в метионин или включение гомоцистеина в каскад дальнейших превращений с образованием цистатиона. В результате происходит нейтрализация повреждающего действия гомоцистеина [5, 9,13]. В настоящее время на украинском фармацевтическом рынке представлен целый ряд комплексных поливитаминов для беременных. Особенно перспективным для коррекции/профилактики гипергомоцистеинемии представляется применение витаминных комплексов, содержащих весь ряд витаминов группы В и фолиевую кислоту.
- Гормональная поддержка процесса плацентации.
Успех беременности во многом зависит от адекватной имплантации, трансформации спиральных артерий (в результате инвазии трофобласта) и плацентации с установлением полноценного кровотока в системе мать-плацента – плод. Прогестерон обеспечивает подготовку к беременности и имплантацию оплодотворенной яйцеклетки, поддерживает нормальное течение гестационного периода за счет снижения тонуса и возбудимости матки, и ммуносупрессии, подавления цитотоксических реакций. Этот гормон называют еще «протектором беременности», так как его воздействие на организм женщины направлено прежде всего на обеспечение благоприятных условий для оплодотворения, имплантации и развития плодного яйца [21]. Нарушение развития и инвазии плодного яйца приводит к развитию многих осложнений беременности, в том числе к гестозу. Было отмечено, что среди пациенток с угрозой прерывания беременности в I триместре — у 46 % впоследствии развился гестоз различной степени тяжести. Развитие беременности у этих пациенток происходит изначально на неблагоприятном фоне и часто сопровождается нарушением формирования плаценты и развитием плацентарной недостаточности [17].
- Антиоксидантная терапия.
Свободные перекисные радикалы повреждают капиллярную проницаемость для белков, инактивируют NO-синтетазу, способствуют повышенному тромбообразованию. Компенсация этих процессов лежит в основе положительного влияния антиоксидантов на тонус-регулирующую функцию эндотелия. Антиоксиданты защищают ЛПНП от перекисного окисления, а значит и от интенсивного захвата ЛПНП макрофагами, уменьшая таким образом повреждение эндотелия [12,19,26]. Одним из наиболее известных антиоксидантов является витамин е — альфа-токоферол. Проведен целый ряд исследований, в которых продемонстрировано,что витамин E в дозе 400–800–1000 Ме в день (100 Ме соответствует 100 мг токоферола) снижает чувствительность ЛПНП к окислению .В больших дозах (1 г в день) антиоксидантным действием обладает и аскорбиновая кислота — витамин С, который тоже значительно уменьшает чувствительность ЛПНП к окислению. Принципы проведения антиоксидантной терапии диктуют необходимость комплексного и комбинированного применения препаратов [1]. К антиоксидантным препаратам можно отнести многие комплексы поливитаминов. К комплексным природным антиоксидантам, безопасным для применения с I триместра беременности, относятся также некоторые растительные препараты.
- Дезагрегантная терапия.
Дезагреганты представлены ингибиторами циклооксигеназы (аспирин), ингибиторами тромбоксансинтетазы (никотиновая кислота, ксантинола никотинат). Учитывая ингибирующее влияние дезагрегантов на тромбоцитарное звено гемостаза, курс лечения ими не должен превышать 2 недели и не может быть назначен накануне родоразрешения. Противопоказаниями к назначению дезагрегантов являются тромбоцитопения и гипоагрегация тромбоцитов. Аспирин в низкой дозировке исправляет соотношение простациклин/ тромбоксан-A2. Однако это соотношение — не единственный и, конечно, не главный патогенетический биохимический путь развития гестоза [23, 16, 19, 14, 10].
- Профилактика/лечение эндотелиальной дисфункции.
Широкие возможности для амбулаторного применения ставят Тивортин® аспартат вне конкуренции в качестве патогенетического профилактического средства коррекции эндотелиальной дисфункции.Терапия Тивортином аспартатом можно начинать уже в первом триместре беременности, когда еще не диагностированы клинические проявления гестоза. Рекомендуется по 5 мл (1 г) 6 раз в день минимальной длительностью 14 дней. При необходимости терапия продолжается до 3 курсов непосредственно до момента родоразрешения. В группе беременных высокого риска, получавших Тивортин® аспартат, у 70,2 % не развивается гестоз по сравнению с 53 % у пациенток без патогенетической профилактики. Отмечено полное отсутствие развития тяжелых форм (гестоза средней и тяжелой степени, преэклампсии) по сравнению с их развитием в 26,3 % у пациенток, которым Тивортин® аспартат не назначался. Положительные клинические результаты профилактики гестоза Тивортин® аспартатом подтверждаются значительно снижением уровня маркеров эндотелиальной дисфункции у пациенток [16,27].Тивортин® аспартат, являющийся физиологическим донатором оксида азота, проявляющий себя как наиболее сильный эндотелиопротектор, показал высокую эффективность при профилактике гестоза, а дополнительный положительный опыт его использования при различных экстрагенитальных патологиях обуславливает его особую эффективность в лечении и профилактике гестоза на фоне сахарного диабета, сердечно-сосудистой патологии и заболеваний почек [3,15, 21,26].
- Коррекция имеющейся сочетанной патологии.
При наличии у пациентки соматической патологии, представляющей риск развития гестоза, необходима предгравидарная и последующая во время беременности стойкая стабилизация (ремиссия) патологического процесса. При лечении гестоза у беременных с эндокринной патологией, в первую очередь, сахарным диабетом 1-го типа и тиреотоксикозом, необходимо достижение максимальной компенсации основного заболевания. Особенно важно у беременных с гестозом добиться стойкой ремиссии острых и хронических воспалительных процессов, в первую очередь в почках, мочевыделительной и половой системах.По данным литературы, применение гипотензивных средств не снижает частоту развития гестоза у беременных с хронической АГ (однако при ее недостаточной коррекции симптомы гестоза быстро прогрессируют). Профилактическое применение препаратов, тормозящих развитие гестоза в ключевых звеньях его патогенеза, позволяет добиваться существенного снижения частоты развития тяжелых форм гестоза у беременных из группы высокого риска его развития.
Материалы опубликованы в Український хіміотерапевтичний журнал – №3 (26) – 2012
Кардіопротекторний ефект донатора оксиду азоту в пацієнтів з артеріальною гіпертензією
Резюме: Останнє десятиліття ознаменувалося інтенсивним розвитком фундаментальних та клінічних досліджень щодо ролі судинного ендотелію в ґенезі серцево-судинних захворювань (ССЗ). Сьогодні увага дослідників прикута до вивчення ролі дисфункції ендотелію (ДЕ) в патогенезі ССЗ, а також до пошуку способів її ефективної корекції. В статті наводяться дані міжнародних і українських публікацій щодо можливого кардіопротекторного ефекту донатора оксиду азоту […]
ЗДОРОВ’Я НЕФРОНА — ЗАПОРУКА СТАБІЛЬНОГО АРТЕРІАЛЬНОГО ТИСКУ
Хронічна хвороба нирок (ХХН) є однією з найбільш поширених проблем у системі охорони здоров’я з тяжкими соціальними й економічними наслідками. Ця гетерогенна група захворювань об’єднує будь-які порушення нормальної структури й функції нирок з подальшим виникненням ниркових і позаниркових розладів, що мають несприятливий вплив на більшість систем організму. Важливою проблемою в усьому світі на сьогодні є […]
